- Home
- Bloguri
- Descopera produse
- Vitamine, minerale si suplimente
- Cuplu si sex
- Produse de slabit
- Medicamente
- Special la Catena
- Tehnico - medicale
- Frumusete si ingrijire
- Mama si copilul
- Acnee
- Diverse
- Nutritie sanatoasa
- Produse naturiste
- Medicamente fertilitate
- Produse BIO
- Idei de cadouri
- NOU la Catena
- Alimente cu destinatie speciala
- Ce Oftapic ti se potriveste
- Seturi cadou Baylis&Harding
- Adora – Adorabili din prima clipa
- oferte
- card club
- prospecte
Vitiligo: cauze, factori de risc, diagnostic si tratament
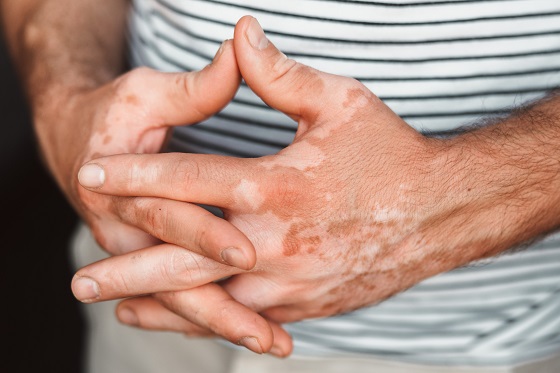

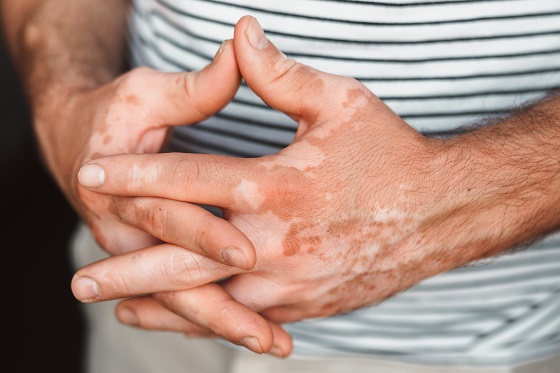
Vitiligo este o afectiune autoimuna dermatologica cronica, caracterizata prin aparitia unor pete albe pe piele, ca urmare a pierderii pigmentului natural – melanina.
Boala nu este contagioasa, nu provoaca durere fizica si nu pune viata in pericol, dar are impact asupra aspectului estetic si implicit asupra starii psihice a persoanei afectate. Leziunile pot aparea oriunde pe corp, sunt in general mai vizibile la persoanele cu piele inchisa la culoare si pot evolua destul de imprevizibil cu perioade de stabilitate si de extindere progresiva.
Cuprins
Ce este vitiligo si cum apare?
Vitiligo este considerata o boala dobandita de depigmentare a pielii, determinata de absenta din epiderma a melanocitelor functionale. Melanocitele sunt celule care produc melanina, pigment care confera culoare pielii, parului si ochilor.
Vitiligo este o boala multifactoriala, poligenica, care are la baza mecanisme complexe, in care interactioneaza factori genetici si non-genetici. Desi etiologia exacta nu este complet elucidata, principiul acceptat este distrugere aprogresiva a melanocitelor din piele. Principalele teorii care descriu acest fenomen sunt:
- mecanismul autoimun: sistemul imunitar dezvolta un raspuns anormal impotriva celulelor care sintetizeaza melanina, ducand la distrugerea si disfunctia acestora (teoria este sustinuta de asocierea frecventa cu alte boli autoimune);
- mecanismul citotoxic: implica distrugerea celulelor care sintetizeaza melanina sub actiunea celulelor T citotoxice;
- defecte intrinseci ale melanocitelor: anomalii genetice care le afecteaza supravietuirea sau inmultirea, diferentierea;
- ipoteza neurala: eliberarea unor mediatori neurochimici toxici pentru melanocite, care tind sa reduca productia de melanina;
- dezechilibre intre stresul oxidativ si arsenalul antioxidant: acumularea unor compusi toxici rezultati in urma sintezei melaninei, care induc stres oxidativ si distrugerea melanocitelor.
Boala este, cel mai probabil, rezultatul convergentei mai multor mecanisme dintre cele mai sus descrise, cu expresie clinica variabila.
La ce varsta apare, de obicei, vitiligo?
La nivel mondial, vitiligo este cea mai frecventa cauza de depigmentare a pielii. Poate sa apara la orice varsta, din copilarie pana la varsta adulta inaintata, dar incidenta maxima este raportata intre varsta de 10-30 de ani. Boala afecteaza aproximativ 0,5-2% din populatia lumii, afecteaza in mod egal ambele sexe, iar debutul mai rapid este asociat frecvent cu forme mai extinse si cu antecedentele familiale pozitive (cazuri de vitiligo in familie).
Care sunt cauzele si factorii de risc pentru vitiligo?
Vitiligo este o afectiune dobandita, caracterizata prin aparitia unor pete decolorate pe piele, din cauza distrugerii progresive a melanocitelor epidermice. Astfel, se ajunge la aparitia de macule si placi albe, bine delimitate, oriunde pe corp.
Manifestari clinice caracteristice
- pete albe, simetrice, bine delimitate;
- forma ovala, rotunda, liniara;
- margini convexe, cu extindere centrifuga;
- localizare frecventa: maini, brate, fata (perioral, periocular), picioare;
- fenomenul Koebner (aparitia leziunilor la nivelul zonelor traumatizate – taieturi, arsuri sau abraziuni);
- variante clinice: vitiligo tricrom, cvadricrom, marginal inflamator;
- in functie de distributie, se clasifica in generalizat, segmentar sau localizat;
- severitatea bolii este evaluata in functie de suprafata corporala afectata, iar evolutia este, in general, imprevizibila (desi, odata cu debutul, tinde sa se extinda timp de 6-12 luni, iar apoi sa se opreasca).
Cauze si factori de risc pentru vitiligo
Motivul pierderii pigmentului este legat de incapacitatea de a mai produce melanina, ca urmare a distrugerii melanocitelor. Factorii implicati includ:
- boli autoimune care duc la distrugerea melanocitelor;
- predispozitia genetica (cu penetranta incompleta);
- stresul oxidativ crescut;
- dereglari ale sistemului nervos periferic;
- expunerea la factori de mediu cu risc;
- istoricul familial pozitiv de vitiligo (cazuri in familie);
- prezenta bolilor autoimune (tiroidita autoimuna, diabet zaharat tip 1, scleroza multipla sau lupusul eritematos sistemic, boala Addison, anemia pernicioasa, artrita reumatoida, precum si psoriazisul);
- arsurile solare frecvente;
- stresul psihic intens, prelungit;
- expunerea la substante chimice industriale, solventi organici.
Vitiligo poate aparea la orice persoana, dar se observa o predispozitie mai mare in randul celor care prezinta factorii de risc mentionati mai sus.
Cum se pune diagnosticul de vitiligo?
Diagnosticul de vitiligo este in esenta clinic, pentru ca leziunile sunt specifice si usor de pus pe seama acestui diagnostic. Examenul fizic se face la medicul dermatolog si presupune:
- examinarea dermatologica detaliata;
- examinarea cu lampa Wood, care evidentiaza mult mai clar zonele depigmentate;
- biopsie cutanata (foarte rar), doar in cazurile atipice pentru a pune un diagnostic cat mai de precizie.
Modificarile histopatologice caracteristice in pielea afectata de vitiligo includ:
- absenta melanocitelor in epiderma;
- pierderea completa a pigmentului epidermic;
- infiltrat limfocitar perifolicular si perivascular in marginile leziunilor;
- degenerarea melanocitelor si keratinocitelor din vecinatate;
- cresterea numarului de celule Langerhans;
- vacuolizarea epidermului;
- ingrosarea membranei bazale.
Medicul dermatolog ar trebui sa aiba in vedere si diagnosticul diferential, care include afectiuni relativ asemanatoare cu vitiligo, cum ar fi:
- nevus depigmentosus: reprezinta zone circumscrise, segmentare, hipopigmentate, prezente inca de la nastere;
- pitiriazis alba: este considerata frecvent parte a spectrului dermatitei atopice si afecteaza in special copiii (spre deosebire de vitiligo, se prezinta cu macule si placi hipopigmentate, de obicei albicioase, usor scuamoase, localizate pe fata sau zone expuse la soare);
- hipomelanoza gutata idiopatica (de obicei la persoane cu varsta inaintata);
- tinea (pitiriazis) versicolor: este o infectie fungica superficiala, sub forma de macule palide, scumoase, localizate pe spate si torace, care au fluorescenta galbena la examinare cu lampa Wood;
- nevus halo: este un tip de nev melanocitar inconjurat de un halou oval de piele alba, lipsita de pigment;
- leucoderma indusa medicamentos (corticosteroizi topici sau intralezionali, sau inhibitori de tirozin-kinaza si ai receptorului pentru factorul de crestere epidermica);
- micoza fungoida hipopigmentata.
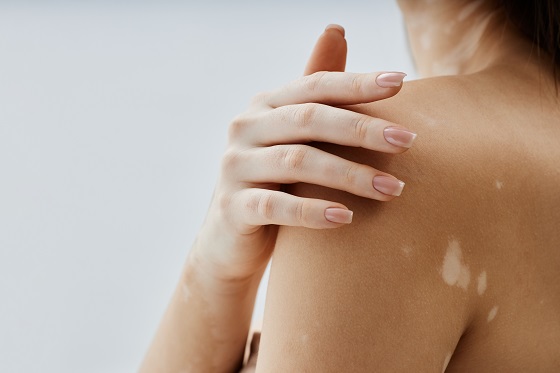
Ce alternative de tratament exista pentru vitiligo?
Tratamentul urmareste repigmentarea pielii, stoparea progresiei bolii si, practic, imbunatatirea calitatii vietii pacientului. Alegerea tipului de tratament depinde de tipul bolii, de gradul asociat de extensie si de (in)stabilitatea leziunilor.
Tratament topic pentru vitiligo
- corticosteroizi topici;
- inhibitori de calcineurina (tacrolimus, pimecrolimus);
- analogi de vitamina D.
Fototerapie
- UVB cu banda ingusta (311-312 nm) este standardul terapeutic actual pentru vitiligo;
- sedintele se fac de 2-3 ori pe saptamana;
- fototerapia UVB eficienta in formele incipiente, in special;
- fototerapia a inlocuit psoralenii datorita profilului mai bun de siguranta.
Terapie laser pentru vitiligo
- se face cu laser excimer, dar doar pentru leziunile limitate si stabile.
Tratament nou pentru vitiligo
- afamelanotid: analog sintetic al hormonului stimulator alfa-melanocitar (α-MSH);
- inhibitori JAK: ruxolitinib topic, cu rezultate promitatoare in studiile clinice recente.
Tratament chirurgical
Este rezervat cazurilor stabile, segmentare sau localizate, care nu raspund la alte tratamente. Se folosesc, in principal, grefele epidermice. Candidatii ideali pentru chirurgie sunt pacientii care au vitiligo segmentar, leziuni localizate si stabile si care nu mai prezinta progresia leziunilor.
Prognostic, complicatii si riscuri asociate diagnosticului de vitiligo
Vitiligo este o afectiune cutanata cronica, cu evolutie imprevizibila. La unii pacienti, pot chiar sa apara episoade de repigmentare spontana la nivelul zonelor depigmentate. Prognosticul bolii este influentat in principal de varsta de debut si de extinderea leziunilor. Un debut precoce este, in general, asociat cu afectarea unei suprafete corporale mai mari si cu ritmul mai rapid in ceea ce priveste progresia bolii.
Anumite forme clinice si localizari specifice raspund mai bine la tratament. Cazurile refractare sunt observate mai frecvent la pacientii cu vitiligo segmentar si la pacientii la care boala apare inainte de varsta de 14 ani. La majoritatea pacientilor aflati sub tratament, evolutia se prezinta cu cicluri intermitente de pierdere a pigmentului pielii, alternate cu perioade de stabilizare falsa a leziunilor, ceea ce reflecta natura fluctuanta a afectiunii.
Principalele complicatii si riscuri asociate cu vitiligo sunt:
- stigmatizarea sociala;
- anxietatea, depresia, scaderea stimei de sine, izolarea sociala;
- arsuri solare pe zonele depigmentate de piele;
- afectarea oculara (irita, boala inflamatorie care afecteaza irisul si corpul ciliar);
- diminuarea si chiar pierderea auzului (ca urmare a afectarii melanocitelor cohleare);
- reactii adverse la medicamente (atrofia cutanata dupa folosirea corticosteroizilor topici).
Deseori, boala este perceputa ca fiind contagioasa, dar nu exista niciun risc in acest sens.
Pacientii cu vitiligo au un risc mai mare de cancer de piele?
Dimpotriva, pacientii cu vitiligo par sa aiba un risc mai mic de a dezvolta cancer de piele. Unele studii sugereaza un risc mai scazut de melanom si alte tipuri de cancere cutanate. Ca atare, pare ca aceasta „protectie” este conferita de faptul ca:
- sistemul imunitar hiperactiv distruge mai rapid celulele canceroase, inca din stadii initiale;
- anumite gene implicate in vitiligo par sa confere protectie fata de melanom.
Pielea depigmentata este mai sensibila la soare, intr-adevar, dar acest lucru nu se traduce printr-un risc oncologic mai mare. Totusi, protectia solara ramane foarte importanta. S-a mai observat si faptul ca pacientii cu vitiligo care au mers la fototerapie au un risc mai crescut de a dezvolta melanom, spre deosebire de cei care n-au fost, dar in continuare au un risc relativ mai mic fata de populatia generala.
Bibliografie:
https://www.ncbi.nlm.nih.gov/books/NBK559149/
https://pmc.ncbi.nlm.nih.gov/articles/PMC9586189/
https://pubmed.ncbi.nlm.nih.gov/39274437/
https://www.niams.nih.gov/health-topics/vitiligo
https://pmc.ncbi.nlm.nih.gov/articles/PMC11736671/
https://pubmed.ncbi.nlm.nih.gov/41345471/
https://pmc.ncbi.nlm.nih.gov/articles/PMC5362127/














