- Home
- Bloguri
- Descopera produse
- Vitamine, minerale si suplimente
- Cuplu si sex
- Produse de slabit
- Medicamente
- Special la Catena
- Tehnico - medicale
- Frumusete si ingrijire
- Mama si copilul
- Acnee
- Diverse
- Nutritie sanatoasa
- Produse naturiste
- Medicamente fertilitate
- Produse BIO
- Idei de cadouri
- NOU la Catena
- Alimente cu destinatie speciala
- Ce Oftapic ti se potriveste
- Seturi cadou Baylis&Harding
- Adora – Adorabili din prima clipa
- oferte
- card club
- prospecte
Lombosciatica: ce este, factori de risc, cauze, simptome si tratamente
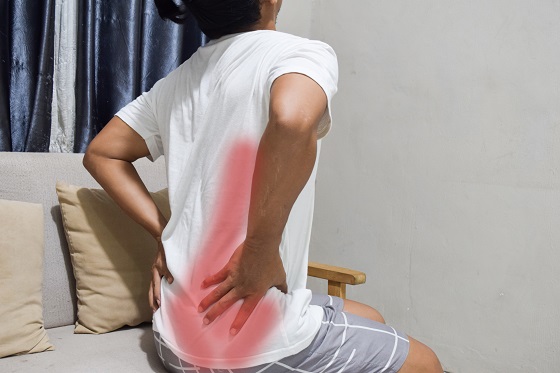

Lombosciatica este o durere care porneste din zona lombara (partea de jos a spatelui) si coboara pe fesier si pe picior, in general pe traseul nervului sciatic.
Lombosciatica se declanseaza cand radacinile nervoase din coloana sunt iritate sau comprimate. Chiar daca in multe situatii durerea poate fi intensa, cu tratamentul corect si cu miscare adaptata, disconfortul se amelioreaza.
Cuprins
Ce este lombosciatica
Lombosciatica presupune durerea lombara combinata cu durerea iradiata pe picior (sciatica).
- De unde vine durerea: de la un nerv „ciupit” sau inflamat de la nivelul coloanei lombare.
- Cum se simte aceasta: ca o senzatie de arsura, intepatura, „curent”, amorteala sau slabiciune pe un segment al piciorului.
- Cat dureaza: poate fi acuta (cand dureaza cateva zile sau saptamani) sau recurenta (cu episoade).
Factori de risc pentru lombosciatica
Lombosciatica poate fi influentata de factori precum:
- varsta cuprinsa intre 30 si 60 de ani: discurile intervertebrale isi pot pierde elasticitatea;
- munca sedentara: statul prelungit pe scaun creste presiunea asupra discurilor vertebrale;
- ridicarea unor greutati/miscarile repetitive: mai ales cele cu executie gresita;
- excesul ponderal: greutatea suplimentara suprasolicita zona lombara;
- slabiciunea musculaturii trunchiului;
- fumatul: poate afecta vascularizatia de la nivelul discurilor vertebrale;
- diabetul: poate creste vulnerabilitatea nervilor si a tesuturilor;
- sarcina: modifica postura si centrul de greutate, uneori favorizand lombosciatica;
- existenta unui istoric de episoade anterioare: odata declansata, lombosciatica poate recidiva daca nu se corecteaza factorii declansatori.
Cauze frecvente pentru lombosciatica
- Hernia de disc lombara este cea mai frecventa cauza: un fragment de disc rupt poate apasa pe radacina nervoasa, declansand lombosciatica.
- Protruzii discale/degenerare: „uzura” discului irita nervul, generand lombosciatica.
- Stenoza de canal lombar: ingustarea canalului spinal poate comprima nervii, mai ales la mers.
- Spondilolistezis: o vertebra aluneca usor pe alta si poate prinde radacina nervoasa.
- Artroza fatetelor vertebrale: inflamatia locala poate mima sau intretine lombosciatica.
- Sindromul piriform: un muschi din fesa poate irita nervul sciatic (mai rar).
- Traumatisme: caderi, accidente sau efort brusc.
- Cauze mai rare: infectii, tumori, fracturi, boli inflamatorii. Acestea pot fi asociate cu lombosciatica si necesita evaluare medicala rapida.
Cum recunoasteti lombosciatica: simptome
- Durere lombara si durere pe picior: semn tipic; lombosciatica afecteaza un singur picior.
- Durere care se intensifica in timpul tusei/stranutului: presiunea interna poate accentua compresia nervoasa.
- Amorteala sau furnicaturi: pe gamba, talpa sau degete.
- Slabiciune musculara: senzatie ca „piciorul scapa”, dificultate la mers pe varfuri sau pe calcaie.
- Limitarea miscarilor: aplecare, ridicare din pat sau statul pe scaun devin dificile.
- Durere influentata de schimbarea pozitiei corpului: uneori se estompeaza la stat intins, alteori la mers usor.
Semne de alarma: cand trebuie mers la medic de urgenta
Pentru oricare din urmatoarele simptome trebuie apelat la medic cat mai rapid:
- pierderea controlului asupra vezicii sau intestinului;
- amorteala in zona perineala;
- slabiciune progresiva la nivelul piciorului;
- febra, scadere in greutate neintentionata, istoric de cancer;
- durere dupa traumatism major.
Daca apar aceste semne, lombosciatica poate masca o problema grava de sanatate, fiind necesara o evaluare medicala de urgenta.

Procesul de diagnosticare in caz de lombosciatica
In majoritatea cazurilor, lombosciatica se diagnosticheaza clinic, dar in anumite situatii, cum ar fi in cazul pacientilor care se confrunta cu durere persistenta sau semne neurologice, sunt necesare si alte investigatii.
Medicul va fi interesat intotdeauna de istoricul durerii: cand s-a declansat, unde iradiaza, ce anume o agraveaza.
Dupa ce afla aceste detalii, procesul de diagnosticare poate continua cu:
- examen neurologic: reflexe, forta, sensibilitate, mers;
- teste provocatoare: ridicarea piciorului intins poate reproduce durerea;
- investigatii imagistice (doar cand sunt necesare):
o RMN: util pentru evaluarea starii discurilor si nervilor, mai ales in cazul lombosciaticii persistente;
o CT: alternativa cand RMN nu se poate face;
o radiografie: pentru a evalua gradul alinierii, o posibila artroza sau fractura.
Tratament lombosciatica
Masuri de prima intentie
- Persoana afectata trebuie sa ramana activa cat de mult este posibil: repausul strict la pat incetineste recuperarea in lombosciatica.
- Terapia rece/cald: in functie de fiecare pacient in parte.
- Pozitii de descarcare: culcat pe spate, cu genunchii sprijiniti pe o perna.
Tratament medicamentos la recomandarea medicului
- Antiinflamatoare si analgezice: reduc durerea si inflamatia.
- Relaxante musculare: utile in cazul spasmelor.
- Medicamente pentru durere neuropata: in lombosciatica cu senzatie de arsura si furnicaturi.
- Injectii epidurale cu corticosteroizi: pot reduce inflamatia cand lombosciatica este severa si persistenta.
Kinetoterapie si exercitii
- Exercitii de extensie/flexie adaptate: se aleg dupa evaluarea clinica.
- Intarirea musculaturii abdominale: stabilizeaza coloana si reduce recidivele de lombosciatica.
- Cresterea mobilitatii soldului si ischiogambierilor: scade tensiunile din lantul posterior.
- Reeducarea posturii si a tehnicii de ridicare a greutatilor: esentiala pe termen lung.
Fizioterapie
- Electroterapie, ultrasunete, masaj: pot reduce temporar durerea, dar nu inlocuiesc miscarea.
Terapie manuala
- Mobilizari si tehnici blande: facute de specialist.
Chirurgie
- Indicatii: deficit neurologic important, durere care nu cedeaza sau compresie severa.
- Interventii: decompresie/indepartarea herniei.
Recuperare lombosciatica
In cele mai multe situatii, lombosciatica se amelioreaza in 2-6 saptamani. Recuperarea depinde de cauza, de cat de mult este iritat nervul si de consecventa cu care se efectueaza exercitiile fizice. Episoadele recurente apar mai des daca postura nu se imbunatateste, daca sedentarismul predomina sau daca nu se efectueaza exercitii de intretinere dupa lombosciatica.
Recomandari ce pot fi urmate la domiciliu
- Miscare usoara zilnic: plimbari scurte, fara a forta durerea.
- Pauze la fiecare 30-45 de minute de stat pe scaun.
- Ridicarea obiectelor distribuind greutatea corporala pe genunchi, mentinand spatele neutru.
- Somnul pe o saltea cu fermitate medie, de evitat pozitiile care agraveaza lombosciatica.
- Ajustarea ecranului la nivelul ochilor, sprijin lombar, picioarele pe podea.
- Jurnal al durerii: sa se noteze ce anume agraveaza si ce calmeaza lombosciatica.
Preventie: cum reducem riscul de recidiva
- Mentineti o greutate sanatoasa.
- Invatati tehnica corecta de ridicare si impingere/tragere.
- Alternati statul jos cu mersul: 5 minute de miscare in fiecare ora.
- Renuntati la fumat: ajuta atat discurile intervertebrale, cat si recuperarea dupa lombosciatica.
- Control atent al diabetului si altor boli cronice.
Cum se face diferenta intre durere pe nerv si alte probleme
- Durere de sold: se simte in general in zona inghinala si se intensifica la rotirea soldului. Nu urmareste neaparat un traseu de-a lungul gambei.
- Durere musculara: apare dupa efort, se simte „in muschi”, este sensibila la apasare si se amelioreaza odata cu incalzirea usoara.
- Probleme vasculare: durerea apare la mers si cedeaza rapid la oprire; pielea poate fi rece la palpare.
- Durere de genunchi sau glezna: localizata, fara furnicaturi pe un traseu clar.
Daca exista dubii, se recomanda o consultatie medicala in vederea clarificarii sursei durerii.
Ce trebuie evitat in faza dureroasa
- Ridicari si rasuciri bruste cu greutati in maini.
- Intinderi agresive, „pana la declansarea durerii”: nervul iritat nu trebuie fortat.
- Repaus total zile intregi: duce la rigiditate si slabire musculara.
- Automedicatie prelungita: antiinflamatoarele administrate pe termen lung pot fi nocive asupra stomacului, rinichilor si tensiunii.
- „Pocnit” spatele de unul singur: poate agrava inflamatia sau spasmul.
Cand se revine la activitatile obisnuite
Reluarea activitatilor uzuale se face treptat, incepand cu sarcinile usoare. Condusul este ok daca se poate frana fara ezitare si se poate sta 20-30 de minute pe scaunul de masina, fara agravarea durerii. Daca durerea se intensifica, se recomanda o pauza si se ajusteaza pozitia corpului.
Ingrijire pe termen lung: rutina de minimum 10 minute
- 2 minute: respiratie diafragmatica si relaxarea zonei lombare.
- 4 minute: activari usoare – podul fesier, extensii blande etc.
- 4 minute: mobilitate (solduri, torace) + o plimbare scurta.
O rutina scurta, practicata constant, e mai eficienta decat un efort intens, dar facut rar.














