- Home
- Bloguri
- Descopera produse
- Vitamine, minerale si suplimente
- Cuplu si sex
- Produse de slabit
- Medicamente
- Special la Catena
- Tehnico - medicale
- Frumusete si ingrijire
- Mama si copilul
- Acnee
- Diverse
- Nutritie sanatoasa
- Produse naturiste
- Medicamente fertilitate
- Produse BIO
- Idei de cadouri
- NOU la Catena
- Alimente cu destinatie speciala
- Ce Oftapic ti se potriveste
- Seturi cadou Baylis&Harding
- Adora – Adorabili din prima clipa
- oferte
- card club
- prospecte
Leucopenie – cauze, diagnostic si tratament

Prin leucopenie se intelege starea patologica in care numarul de leucocite (globule albe) scade sub valoarea considerata fiziologic normala. Leucocitele reprezinta un tip de elemente figurate ale sangelui, alaturi de eritrocite si trombocite (plachete sanguine). Exista doua tipuri principale de globule albe, si anume granulocite si agranulocite. Acestea se diferentiaza in functie de mai multe caracteristici, cum ar fi prezenta granulatiilor citoplasmatice (granulocite) si absenta lor (agranulocite), morfologia nucleului, desi toate indeplinesc aceeasi functie principala: joaca un rol deosebit de important in elaborarea raspunsului imunitar innascut si mediat pe cale umorala.
Din categoria granulocitelor fac parte neutrofilele, eozinofilele si bazofilele. Poarta denumirea de granulocite ca urmare a faptului ca prezinta in citoplasma granulatii specifice, in care pot fi gasite hidrolaze implicate in distrugerea agentului patogen. Aceste celule au rol si in fagocitoza, adica in „digerarea” propriu-zisa a agentilor patogeni, indeosebi bacterieni si parazitari. Fractia agranulocitara, reprezentata de limfocite si monocite, joaca tot rol in imunitate. Limfocitele, in esenta, produc anticorpi, fiind implicate in infectiile virale, iar monocitele sunt macrofage implicate in procesul de fagocitoza. Scaderea numarului leucocitelor se numeste leucopenie.
Cuprins
Leucopenie – generalitati
In mod normal, numarul de leucocite circulante este de aproximativ 4000-10000/ μL de sange, iar scaderea numarului absolut de globule albe, sub aceasta valoare, poarta numele de leucopenie. Ca urmare a faptului ca neutrofilele reprezinta aproximativ 50-70% din total leucocitelor, acest fenomen de leucopenie apare des ca urmare a reducerii semnificative a numarului de neutrofile. Numarul total de neutrofile circulante este de 1500-8000/μL de sange, iar scaderea numarului sub 1500/μL de sange poarta denumirea de neutropenie. In practica clinica, nu este neobisnuit ca acesti termeni – leucopenie si neutropenie – sa fie folositi interschimbabil, avand teoretic acelasi sens.
Neutrofilele reprezinta cea mai mare proportie a leucocitelor circulante. Chiar daca scaderea in mod patologic a oricarei fractii leucocitare ar putea duce la leucopenie, acest fenomen tinde sa se grefeze aproape exclusiv pe scaderea numarului de neutrofile. Neutrofilele joaca poate rolul cel mai important in apararea imuna, deoarece ingereaza, neutralizeaza si digera diferite tipuri de agenti patogeni, inclusiv ciuperci si bacterii. Scaderea numarului lor face ca aceste roluri sa fie deficitare, ceea ce duce la imunodeficienta, caracterizata in principal prin infectii recurente, frecvente, si simptome mult mai severe asociate infectiilor active, comparativ cu populatia sanatoasa.
Leucopenie – cauze si factori de risc
Fenomenul de leucopenie poate rezulta ca urmare a urmatoarelor mecanisme principale:
- alterarea productiei de globule albe la nivelul maduvei osoase;
- utilizarea si distrugerea exacerbata a leucocitelor, cand biosinteza la nivelul maduvei osoase nu poate compensa pierderile in vivo;
- reactii acute si cronice de hipersensibilizare.
In unele cazuri, poate fi vorba chiar despre o sinergie intre aceste trei mecanisme patologice. Eliberarea redusa de leucocite mature din maduva osoasa poate fi asociata de procese cum ar fi proliferarea redusa la nivelul maduvei sau granulocitopoieza ineficienta. Mecanismele asociate pierderii excesive de leucocite in sangele periferic sunt migrarea accelerata la nivelul tesutului (prin procesul de diapedeza), ca urmare a inflamatiei sau infectiei active, reducerea duratei lor de viata (1-4 zile in spatiul extravascular), ca urmare a defectelor de maturare, leziunilor induse de leucotoxina (substanta secretata de anumiti agenti patogeni) sau marginatiei aberante.
Se considera ca exista 5 tipuri principale de leucopenie, dupa cum urmeaza:
1. Leucopenie secundara productiei reduse de leucocite, cu hipoplazie medulara
- Proliferarea medulara este redusa, ceea ce duce la diminuarea rezervelor maduvei osoase.
- Nu este afectata durata de viata a leucocitelor viabile, dar este afectat numarul absolut.
- Biopsia maduvei osoase poate confirma prezenta fibrozei, displaziei, leucemiei, sau diferite tipuri de infiltrare maligna ori aberatii morfologice, pe langa hipolazia medulara.
2. Leucopenie secundara granulocitopoiezei ineficiente
- Moartea intramedulara a precursorilor mieloizi este o constatare frecventa in leucopenie.
- Intr-un astfel de context, putine celule viabile sunt eliberate in sangele periferic.
- Cel mai bun exemplu este defectul de maturare mieloida, din cauza deficitului de vitamina B12.
- Megaloblastoza este o caracteristica relativ comuna (asociata cu cresterea LDH-ului seric).
3. Leucopenie secundara supravietuirii reduse a granulocitelor
- Accelerarea distrugerii si consumului de granulocite in sangele periferic stimuleaza, printr-un mecanism de feedback, granulocitopoieza.
- Neutropenia se dezvolta cand rata de epuizare depaseste rata de biosinteza in vivo.
- Afectiunea se poate asocia prezentei anticorpilor leucocitari, leucotoxinei si hiperactivitatii sistemului reticuloendotelial.
4. Leucopenia din granulocitopenia combinata
- Reprezinta principalul mecanism care duce la neutropenie.
- Un exemplu tipic este leucemia acuta cu sepsis, eficienta granulocitopoiezei fiind deosebit de sever afectata initial, iar sepsisul ducand la distrugerea sustinuta a granulocitelor periferice.
5. Pseudoneutropenia
- Este de obicei tranzitorie, in asociere cu stari de hipersensibilizare, congestie splenica sau hepatica.
- Poate aparea in forma familiala sau cronica.
Prin urmare, fenomenul de leucopenie se poate asocia unei game deosebit de variate de cauze. Poate fi vorba despre hipoplazia maduvei osoase, infectii, expunere la radiatii, tumori la nivelul maduvei osoase, mielofibroza, anumite tratamente medicamentoase (chinidina, sulfonamide si cefalosporine, penicilina, metale grele), sau tulburari ereditare (sindromul Kostmann, numit si neutropenie congenitala). Exista si leucopenie autoimuna, observata in patologii ca hepatita cronica autoimuna, artrita reumatoida (sindromul Felty), boala inflamatorie intestinala, limfomul Hodgkin, granulomatoza cu poliangeita, sindromul Sjogren. Orice infectie provoaca leucopenie.
Fenomenul de leucopenie este secundar si deficitului nutritional de acid folic sau vitamina B12, cupru, ca urmare a defectelor de maturare la nivelul maduvei osoase. Concluzionand, cazurile de leucopenie cu neutropenie pot fi urmarea urmatoarelor situatii:
- boli infectioase (tuberculoza, HIV, mononucleoza si orice alta infectie existenta);
- afectiuni autoimune (lupus, artrita, boala inflamatorie intestinala);
- existenta in vivo a unui proces inflamator;
- leucemie, anemie aplastica, splina reactiva, sindroame mielodisplazice, sarcoidoza etc.
Deosebit de multe patologii se prezinta cu neutropenie, insa este foarte important de retinut ca, in esenta, numarul leucocitelor ar trebui sa revina la normal dupa tratarea cauzei de baza.
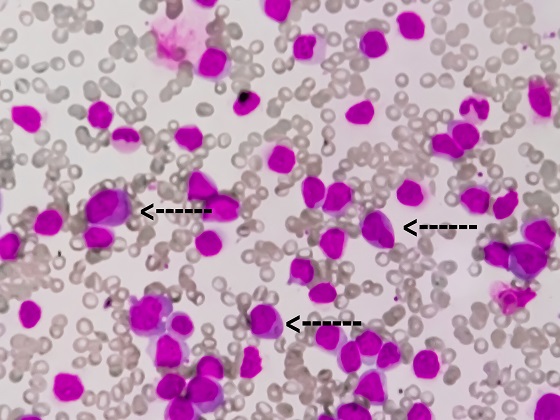
Leucopenie – manifestari clinice
In general, nu exista simptome specifice pentru leucopenie, mai ales daca nu este vorba despre o patologie subiacenta identificabila clinic. In caz de leucopenie, exista un istoric de:
- infectii recurente, cu simptome mult mai severe decat in mod clasic;
- infectii fungice si bacteriene cu incidenta relativ rara;
- infectii oportuniste (pe fond imunodepresiv);
- utilizarea frecventa a antibioticelor si antifungicelor.
Manifestarile fizice pot includa, fara a se limita la, urmatoarele:
- infectii ale pielii;
- gingivita;
- abcese extinse;
- peritonita;
- osteomielita;
- infectii ale sinusurilor si plamanilor (pneumonie);
- otita medie;
- meningita;
- artrita;
- amigdalita recurenta;
- vindecare deficitara a ranilor;
- infectii bacteriene cutanate extinse (in special stafilococice) si altele.
Simptomele nu sunt evidente, insa se asociaza in special fondului imunitar scazut, care implicit predispune o persoana la infectii frecvente, cu specii patogene care la un individ sanatos nu ar provoca, in mod normal, infectii.
Leucopenie – protocol de diagnostic
Diagnosticul de leucopenie este pus pe seama rezultatelor hemoleucogramei, cand se observa, in esenta, scaderea numarului de leucocite sub valorile normale, respectiv sub 4000/μL de sange. Dupa cum s-a mentionat mai sus, deseori vorbim despre leucopenie cu neutropenie, care indica scaderea numarului de neutrofile sub 1500/μL de sange. In vederea diagnosticarii cauzei de baza, pentru ca fenomenul de leucopenie este secundar unui proces patologic sau unei afectiuni, este recomandat sa se efectueze mai multe investigatii, care sa vizeze:
- imonoglobulinele serice;
- subpopulatiile de limfocite;
- functia fagocitara;
- mobilitatea neutrofilelor;
- culturile de laborator (urina, scaun, sputa).
Se poate efectua si biopsie de maduva osoasa, cu analiza histopatologica, evaluarea markerilor tumorali, scanari CT si radiografii, chiar si testarea ADN (pentru tulburari congenitale). Foarte des, fenomenul de leucopenie implica un proces acut, infectios si inflamator, dar poate fi vorba si despre cauze mult mai severe, cum ar fi un anumit tip de cancer.
Leucopenie – metode de tratament
Daca leucopenia nu este tranzitorie, si nici nu se rezolva dupa indepartarea cauzei de baza (agentul infectios, procesul inflamator), tratamentul cu factor de stimulare a coloniilor de granulocite se dovedeste a fi eficient in a stimula maduva osoasa sa produca leucocite functionale. In cazuri severe, transplantul de maduva osoasa alogena, de la un donator HLA-compatibil, are potentialul de a vindeca boala granulomatoasa cronica, de exemplu. Terapia genica reprezinta o alta forma de tratament pentru tulburarile care implica neutropenie cronica. Imunoglobulinele care se administreaza intravenos reprezinta o alta optiune viabila de tratament pentru leucopenie.
Leucopenie – complicatii si riscuri asociate
Prognosticul tulburarilor care se prezinta cu leucopenie depinde de manifestarile acestora. Spre exemplu, persoanele care beneficiaza de transplant alogen de maduva osoasa, realizat cu succes, au o rata aproape completa de vindecare. Infectiile grave apar la un numar semnificativ de pacienti cu neutropenie cronica care, fara tratament, este asociata cu un risc crescut de deces. Riscurile si complicatiile asociate cu leucopenie includ:
- infectiile bacteriene si fungice recurente, uneori cu potential fatal;
- bacteriemia;
- socul septic;
- decesul prematur;
- insuficienta multiorganica;
- cresterea si dezvoltarea deficitare;
- scaderea generala a calitatii vietii.
Resurse:
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8121274/
- https://sci-hub.se/https://doi.org/10.1024/0040-5930.63.1.78
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2154209/pdf/canfamphys00223-0129.pdf
- https://www.ncbi.nlm.nih.gov/books/NBK507702/
- https://www.sciencedirect.com/topics/medicine-and-dentistry/leukopenia
- https://sci-hub.se/https://doi.org/10.1016/B978-0-7236-0490-7.50179-8














